Teiste riikide kogemused tervishoiu eelarvedefitsiidi ohjamisel
Tervisekassa kulud ületavad lähimal viiel aastal tulusid umbes 100 miljoni euro võrra aastas. Kuigi viimased prognoosid näitavad varasematega võrreldes paremat maksulaekumist ja väiksemat miinust, on reservide lõppemine vaid 2029–2030 aastani edasi lükkunud. Euroopa riikide kogemus näitab, et kui tervishoiu aastane puudujääk ületab 0,5%–0,6% SKP-st, on sellele järgnenud kärped ja inimeste omaosaluse suurendamine, mis on halvendanud rahvatervist ja süvendanud ebavõrdsust. Kõige kehvemad on olnud Iirimaa, Kreeka ja Läti kogemused. Üheks edukamaks näiteks on Holland, kus suudeti kulukasvu pidurdada hinnapiirangute ja digitaalsete seiresüsteemide abil, mis vähendavad tarbetuid uuringuid ja ravimeid.
Lühiraport on osa Arenguseire Keskuse uurimissuunast „Tervishoiu jätkusuutlikkus“, mille eesmärk on leida tulevikuvõimalused ning analüüsida alternatiivseid valikuid tervishoiu rahastamise mitmekesistamisel ja nende mõju tervishoiuteenuste kättesaadavusele Eestis aastani 2050.
Tervisekassa reservide lõppemist ennustatakse seni prognoositust hilisemaks, ent lisarahastus on jätkuvalt vajalik
Alates 2025. aastast ületavad Tervisekassa kulud tulusid igal aastal ligikaudu 100 miljoni euro võrra, mis tähendab, et ravikulude katteks peab kasutama reserve. Tervisekassa ning Rahandusministeeriumi viimaste prognooside järgi lõpevad reservid vastavalt 2029. või 2031. aastal. Võrreldes varasemate prognoosidega, kus reservide lõppemist ennustati 2028. aastaks, oodatakse nüüd suuremat sotsiaalmaksu laekumist ning ravikulude aeglasemat kasvu. See aga ei tähenda, et süsteem oleks muutunud rahaliselt jätkusuutlikuks. Leevendus võib olla koguni petlik, kui see vähendab survet teha sisulisi reforme ja loob eksliku mulje, et aega veel on.
Võimalike tuluallikatena on enim räägitud Tervisekassale uute püsieraldiste tegemisest. Näiteks:
- eraldis kõigi pensionäride eest sõltumata töötamisest tooks igal aastal lisatulu 90 miljonit (0,25% SKP-st);
- eraldis teiste ravikindlustatutega võrdsustatute eest1 tooks lisatulu üle 30 miljoni (<0,1% SKP-st).
- eraldis alaealiste eest tooks lisatulu 300 miljonit (0,75% SKP-st), mis on võrreldav käibemaksumäära tõstmisega ligi 2 pp võrra.
Eraldiste katteks on varasemates uuringutes2 soovitatud laiendada maksubaasi, näiteks viies ravikindlustusmaksu samale baasile tulumaksuga. See annaks aastas lisatulu 160–220 miljonit eurot.
Üks võimalus on kaasata tervishoidu rohkem tööandjate raha, soodustades neil oma töötajatele eratervisekindlustust soetada. Eesti Kindlustusseltside Liidu andmetel on erakindlustuse turu suurus Eestis ligikaudu 22 miljonit eurot, mistõttu selle turu kasv suudaks tervishoiu rahastamise puudujääki leevendada vaid väga piiratud määral.
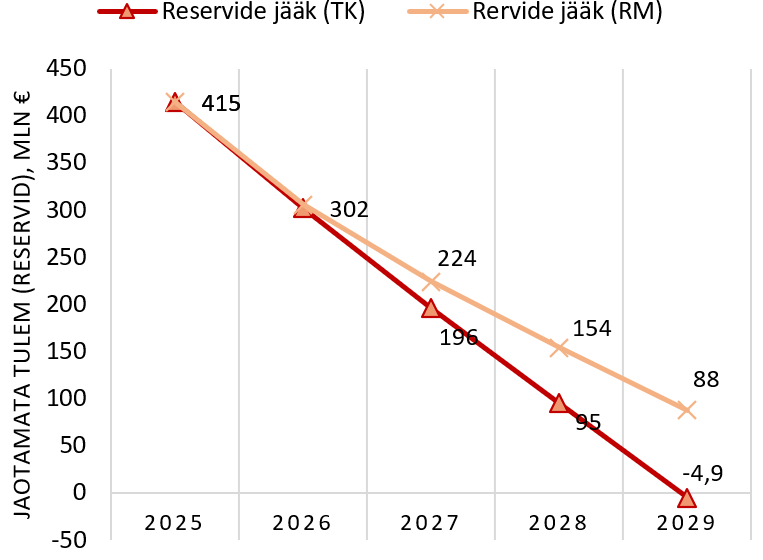
Joonis 1. Tervisekassa reservide prognoos kuni aastani 2029
Teenuste mahu eest maksmine soodustab suuri tervishoiukulusid
Eesti tervishoius makstakse teenuste eest peamiselt mahu järgi, mis soodustab ületarbimist. Hollandis on suudetud seda trendi ohjeldada ühiste andmeplatvormide ja nutikate suunamissüsteemidega, mis vähendavad ületarbimist ja tõstavad ravi järjepidevust.
Tulude ja kulude suhet tervishoius aitaks parandada ka üleminek väärtuspõhisele tervishoiule, mille korral tervishoiuteenuste eest tasutakse tulemuste ja kvaliteedi, mitte teenuste mahu järgi. Euroopa riikide senised kogemused selles vallas viitavad kvaliteedi paranemisele, ent kulude ohjamisel ei ole veel läbimurret saavutatud.
Puudujääke tervishoiu rahastamises on teistes riikides põhjustanud eelkõige finantskriis, kuid üha enam ka personalikulude tõus.
Eesti ei ole Euroopas kaugeltki esimene riik, kus tervishoiukulud ületavad süstemaatiliselt tulusid. Põhjused on mujal olnud laias laastus samad kui praegu Eestis: suurenenud nõudlus tervishoiutöötajate järele ja palkade kiire kasv, rahvastiku vananemine ning sellest tulenev haiglakoormuse kasv ning tervishoiuteenuste muude sisendhindade kallinemine.
Täpsem põhjuste spekter on siiski olnud oluliselt laiem:
- 2008. aasta finantskriisi mõju kestis nt Iirimaa ja Kreeka tervishoiusüsteemides kuni kümme aastast.
- Peamiselt palgafondil põhinev rahastusmudel on osutunud väga haavatavaks majanduslanguse ajal, mil tööpuuduse kasv vähendab maksulaekumist ja reserve (nt Eesti, Tšehhi, Saksamaa, Slovakkia).
- Pikaajaline väga madal tervishoiu rahastustase on majanduslanguse ajal viinud ka teenuste katkemiseni (nt Läti ja Rumeenia).
- Prantsusmaal on defitsiidi üks põhjuseid erameditsiini kulude kiire kasv ning vähene kontroll teenuste mahtude üle.
- Itaalias ja Hispaanias on tervishoiusüsteemi regionaalne killustatus väljendunud teenuste dubleerimises ja ebaefektiivses juhtimises.
Levinuimad kriisilahendused on personalikulude piiramine ja ravimite hinna rangem reguleerimine
Rahastuskriiside ajal leiab riikide praktikast mitmeid korduvaid meetmeid: suurendatud on avalikku rahastust maksutõusu või eraldiste kaudu, vähendatud või külmutatud tervishoiutöötajate palku, kehtestatud värbamiskeelde ja piiratud lisatasusid, rangemalt reguleeritud ravimihindu, kärbitud teenuste mahtu ja lepinguid, suletud väiksemaid haiglaid, suurendatud patsientide omaosalust ning vähendatud ajutiselt investeeringuid. Kõige sagedamini on piiratud personalikulusid (nt palkade langetamine Lätis, külmutamine Soomes, palgatõusu pidurdamine Taanis ja Hollandis) ning hoitud tagasi ravimihindade tõusu.
Kõige negatiivsemaid tagajärgi rahvatervisele on toonud avalike teenuste mahu vähendamine. See on pikendanud ravijärjekordi, halvendanud teenuste kättesaadavust ja suurendanud inimeste omaosalust. Kreekas, Lätis ja Iirimaal kaasnes suurte kärbetega rahvatervise halvenemine, vaimse tervise probleemide, nakkushaiguste ja välditavate hospitaliseerimiste kasv ning laiem ebavõrdsuse süvenemine.

Euroopa riikide tervishoiu eelarvepuudujäägid on kriisiaegadel olnud väga erineva ulatusega: Kreekas kuni 1,3% SKP-st, Hispaanias kuni 0,9% SKP-st, Portugalis 0,7–0,9% SKP-st, Iirimaal 0,6% SKP-st ning Lätis umbes 0,5% SKP-st. Nende riikide kogemused näitavad, et kui puudujääk ületab 0,5–0,6%, muutub vältimatuks teenuste ulatuslik kärpimine või inimeste omaosaluse suurendamine, mis on mitmel juhul väljendunud ka rahvatervise näitajate halvenemises järgnevatel aastatel. Vastupidisteks näideteks on Saksamaa, Soome, Holland ja Taani, kes suutsid süsteemi reformida enne kui defitsiit ületas 0,2% SKP-st.
Selle taustal võib Eesti 2025. aasta puudujääki tervishoius (~0,3% SKP-st) pidada murettekitavaks. 0,5% suurune defitsiit tähendaks, et Eesti tervishoius oleks iga-aastaselt puudu vähemalt 210 miljonit eurot. Enne tänavust aastat ja oodatust paremat maksulaekumist näitasid prognoosimudelid just sellist puudujääki juba 2026. aastaks.
Hollandi innovaatilised seiresüsteemid ja hinnakokkulepped
hoiavad kulukasvu kontrolli all
Holland saavutas kulukasvu aeglustumise eelkõige haiglate ja arstidega sõlmitud kokkulepete abil, mille üks osa oli hindade kasvu reguleerimine. Näiteks ei tohtinud perearstide ja vaimse tervise ravi kulude kasv ületada 2,5% aastas. Lisaks vähendati pearahapõhist rahastust, kuid samal ajal seati eesmärgiks enamate geneeriliste ravimite väljakirjutamine, eesmärgi täitmise korral rahastus taastati.
Suur abi oli innovaatiliste seiresüsteemide kasutuselevõtust, mis aitasid tuvastada ebaotstarbekaid uuringuid ja ravimeid.
- NHGDoc on alates 2010. aastast sadades perearstikeskustes kasutusel olev otsustustugi, mis kuvab vastuvõtu ajal patsiendipõhiseid teateid, kui taotletav uuring, diagnoos või raviskeem ei vasta juhistele või on dubleeriv. Eesmärk on suunata arsti enne kuluka piltdiagnostika tegemist kaaluma sobivamat sammu.
- G‑Standaard on apteekrite liidu ravimibaas koos reeglitega, mis on integreeritud nii e-retsepti kui ka perearstide infosüsteemidesse. Süsteem annab hoiatusi ravimite koostoime, topeltteraapia, vastunäidustuste ja mõnel juhul ka mittevajalike uuringute kohta.
Lahenduste eesmärk on vähendada tarbetuid uuringuid ja „igaks juhuks“ määramisi. Samas hoiatatakse rahvusvaheliselt nn alert-väsimuse eest: liiga paljud või ebaolulised teated muutuvad kergesti taustamüraks. Seetõttu rõhutavad nii Hollandi kui ka rahvusvahelised ülevaated, et hoiatuste asjakohasus ja ajastus peab olema väga täpselt paigas.
Viited:
1 Siin on võrdsustatute alt välja jäetud lapsed ja vanaduspensionärid.
2 Võrk, Andres; Piirits, Magnus (2023). Eesti tervishoiu rahastamise senised uuringud ja uuendatud stsenaariumid. Poliitikaanalüüs.
3 Tervisekassa juhatuse ettepanekud nõukogule (aug, 2025).
4 Rahandusministeeriumi eelarvestrateegia (sept, 2025).
Lühiraport avaldatud: november 2025
Autor: Kaupo Koppel, Arenguseire Keskuse ekspert, kaupo.koppel@riigikogu.ee
Raportiga seotud uudised
-
09.11 2025Raport: Eesti võiks õppida Hollandi kogemusest tervishoiu kulude ohjamisel
Tervisekassa kulud ületavad oluliselt tulusid ning kogutud reservid saavad otsa järgneva viie aastaga. Samas olukorras olnud teised Euroopa riigid on kärpinud tervishoiuteenuseid ja suurendanud inimeste omaosalust. Mõlemad levinud lahendused on halvendanud rahvatervist ja süvendanud ebavõrdsust, toob Arenguseire Keskus välja uues lühiraportis “Teiste riikide kogemused tervishoiu eelarvedefitsiidi ohjamisel”.

 Riigikogu juures tegutsev sõltumatu mõttekoda
Riigikogu juures tegutsev sõltumatu mõttekoda 